(CFM | CFO) CAE aprova novo piso para Médicos e Dentistas

A Comissão de Assuntos Econômicos (CAE) aprovou o Projeto de Lei 1.365/2022, da senadora Daniella Ribeiro (PP-PB), que estabelece o piso salarial de R$ 13.662 para médicos e cirurgiões-dentistas, com jornada de 20 horas semanais. O projeto também eleva o adicional noturno e de horas extras para 50% e garante 10 minutos de descanso a cada 90 minutos de trabalho. Um ponto crucial é o custeio: para estados e municípios, o valor virá do Fundo Nacional de Saúde (FNS), desonerando os entes locais. O texto segue agora para a Comissão de Assuntos Sociais (CAS). Ler que o piso atual dessas categorias ainda é baseado em uma lei de 1961 dá a dimensão do quanto a valorização profissional ficou parada no tempo. Essa aprovação não é apenas sobre aumento salarial; é sobre fixar o profissional na rede pública e em áreas remotas, onde hoje a carência de especialistas é crítica. Quando o salário é digno, o médico e o dentista não precisam “fugir” para a iniciativa privada em poucos meses, garantindo a continuidade do cuidado para a população. Além do valor financeiro, o projeto traz o reconhecimento do desgaste físico com as pausas obrigatórias e valoriza a hierarquia técnica ao determinar que a chefia desses serviços seja exclusiva das categorias. É uma tentativa de oferecer segurança para o presente e para o futuro, evitando que profissionais que dedicaram décadas à saúde cheguem à aposentadoria em condições precárias. É a dignidade da bancada e do consultório sendo finalmente atualizada para o século 21. Agora a proposta segue para análise da Comissão de Assuntos Sociais. Se aprovada lá e não houver pedido para votação no Plenário, a proposta vai direto para a Câmara dos Deputados. Você sente que um piso nacional unificado pode ajudar a fixar mais profissionais no SUS e em cidades do interior? Como essa mudança impactaria a sua percepção de futuro na carreira?
Qual o caminho para o piso salarial ser aprovado?
A gente ouve falar de “piso salarial aprovado” no rádio, “liminar suspensa” na TV e “votação adiada” nos grupos de WhatsApp. Parece que o caminho para o reconhecimento financeiro é um jogo de tabuleiro onde a gente sempre volta duas casas, não é? Para a gente não se perder nas notícias, trouxemos o caminho oficial que um projeto de piso salarial precisa percorrer em Brasília até chegar ao nosso contracheque. Aprenda conosco. Passo 1. O Ponto de Partida: A Câmara dos Deputados Tudo começa com um PL (Projeto de Lei). Ele nasce na Câmara, proposto por um deputado. Passo 2. O Filtro da Revisão: O Senado Federal O Senado funciona como uma câmara revisora. Os 81 senadores analisam o texto. Passo 3. A Caneta Final: A Presidência da República Aqui, o Presidente tem 15 dias úteis para duas decisões: De onde vem o dinheiro? É aqui que o café esfria e a conversa fica séria. Atualmente, não basta apenas aprovar a lei do piso. O STF (Supremo Tribunal Federal) e a Constituição exigem que se aponte a fonte de custeio. É por isso que, mesmo com a lei sancionada, muitas vezes a aplicação fica “travada” por decisões judiciais até que o orçamento esteja garantido. Aprovar a lei é o primeiro passo; garantir o recurso é a maratona. Entendendo a partir do piso da enfermagem Se a gente quer entender como o piso salarial de outras categorias vai caminhar, precisamos olhar para quem já abriu essa trilha: a Enfermagem. O piso deles já foi aprovado, mas a “novela” para ele chegar ao contracheque ensinou lições valiosas sobre o labirinto de Brasília. O caso da enfermagem foi histórico porque não bastou uma lei comum; eles precisaram “blindar” a decisão para que ela não fosse derrubada por ser considerada inconstitucional. O que aprendemos com isso? Hoje, com o piso da enfermagem já em vigor, a gente olha para trás e vê que aprovar a lei é só metade da batalha. Veja os desafios que ainda servem de alerta para outras áreas: Por que isso serve de referência para você? O caminho da enfermagem mostra que não basta o deputado prometer o voto. É preciso: O caminho é burocrático, lento e, muitas vezes, frustrante. Mas entender esse processo nos dá armas para cobrar as pessoas certas. Não adianta apenas cobrar o hospital; é preciso cobrar o deputado pela fonte de custeio e o governo pela transferência de fundos. Lutar pelo piso é lutar pela dignidade de quem não parou nem um segundo quando o mundo parou. Você sente que a sua categoria está mais perto ou mais longe do piso hoje? Qual etapa do processo você acha que é a mais injusta?
Como não levar o seu trabalho para casa

Você termina o plantão ou os atendimentos, se arruma, vai para a sua casa…mas a cabeça ainda fica no hospital. Na saúde, a gente carrega histórias. No consultório, você leva a angústia daquele diagnóstico difícil; na clínica, leva a frustração de um progresso que não vem; na gestão, leva os números que não fecham. Se não tomarmos cuidado, o nosso lar vira apenas uma extensão do trabalho, e a gente nunca descansa de verdade. Levar o trabalho para casa não é apenas um incômodo. É um processo silencioso que corrói camadas essenciais da sua vida. Seu trabalho piora Sem descanso real, a atenção cai, os erros aumentam e a empatia com os pacientes diminui. Sua saúde se deteriora Insônia, hipertensão, síndrome de Burnout. Seus relacionamentos sofrem Parceiros, filhos e amigos passam a disputar espaço com uma presença que está “lá fora” mas mentalmente ausente. A profissão da saúde carrega um peso simbólico único: há vidas envolvidas. Isso cria um senso de responsabilidade tão intenso que qualquer pausa parece um abandono. Somado a isso, a cultura hospitalar ainda glorifica o excesso: quem dorme pouco é “dedicado”, quem não tira férias é “comprometido”. Barreiras físicas e mentais Não importa se você usa pijama cirúrgico ou roupa social, o segredo é criar “marcos de fronteira”. O que seria isso? Estratégias para cada contexto O direito de ser “você e apenas você” Muitas vezes a nossa identidade profissional é tão forte que a gente esquece que existe o “eu” que gosta de cinema, o “eu” que quer brincar com os filhos, o “eu” que só quer olhar para o teto sem pensar em ninguém. Um profissional de saúde que não se desliga acaba desenvolvendo a “fadiga por compaixão”. A gente fica “seco”, “no automático”, ou seja, perdemos nossa empatia e humanização prejudicando até mesmo a nossa relação com os pacientes e colegas de trabalho. A sua pausa é o que devolve o brilho no olho para o atendimento do dia seguinte. Tire o jaleco, mude a conversa, esqueça o WhatsApp do grupo por algumas horas. O mundo não vai parar se você não estiver disponível por uma noite. Pelo contrário: ele vai ganhar um profissional muito mais equilibrado amanhã. Qual é o seu ritual para esquecer o hospital assim que chega em casa? Você consegue se desligar totalmente ou o celular é o seu maior inimigo? Lembrar que somos humanos antes de profissionais é o primeiro passo para não adoecer. Vamos trocar dicas de como “desligar”
Calculadora: Escala de Coma de Glasgow

Escala de Coma de Glasgow Selecione a melhor resposta do paciente 👁️ Abertura Ocular Espontânea (4) Ao comando verbal (3) À dor (2) Nenhuma (1) Não testável 🗣️ Resposta Verbal Orientado (5) Confuso (4) Palavras inapropriadas (3) Sons incompreensíveis (2) Nenhuma (1) Não testável 💪 Resposta Motora Obedece comandos (6) Localiza dor (5) Retirada à dor (4) Flexão anormal (3) Extensão (2) Nenhuma (1) Não testável — Selecione as respostas acima Escala de Coma de Glasgow (ECG): o que é e como interpretar A Escala de Coma de Glasgow (ECG) é um dos instrumentos mais utilizados no mundo para avaliar o nível de consciência de pacientes com lesão cerebral ou alteração neurológica aguda. A escala foi criada em 1974, na University of Glasgow, pelos neurocirurgiões Graham Teasdale e Bryan Jennett.Desde então, tornou-se uma ferramenta fundamental em emergências, unidades de terapia intensiva, trauma e neurologia, sendo utilizada atualmente em mais de 75 países. O objetivo da escala é fornecer uma forma padronizada, objetiva e reprodutível de avaliar a responsividade do paciente, permitindo comunicação clara entre profissionais e acompanhamento da evolução clínica. Como funciona a Escala de Glasgow A ECG avalia três componentes principais da resposta neurológica: Cada componente recebe uma pontuação específica, e a soma gera um escore total entre 3 e 15 pontos Componente Pontuação Abertura ocular 1 a 4 Resposta verbal 1 a 5 Resposta motora 1 a 6 Pontuação total possível:GCS = 3 a 15 A avaliação deve ser registrada preferencialmente no formato clínico completo, por exemplo: GCS 10 (E3 V4 M3) Pontuação detalhada da escala Abertura ocular (E) Pontuação Resposta 4 Olhos abertos espontaneamente 3 Abre os olhos ao comando verbal 2 Abre os olhos à dor 1 Nenhuma abertura ocular Resposta verbal (V) Pontuação Resposta 5 Orientado 4 Confuso 3 Palavras inapropriadas 2 Sons incompreensíveis 1 Nenhuma resposta verbal Resposta motora (M) Pontuação Resposta 6 Obedece comandos 5 Localiza a dor 4 Retirada à dor 3 Flexão anormal (decorticação) 2 Extensão anormal (descerebração) 1 Nenhuma resposta motora Classificação da gravidade da lesão cerebral A pontuação total da escala permite uma classificação inicial da gravidade da lesão cerebral: Pontuação GCS Gravidade 13 – 15 Lesão cerebral leve 9 – 12 Lesão cerebral moderada 3 – 8 Lesão cerebral grave Pacientes com GCS ≤ 8 geralmente apresentam risco de perda da via aérea e podem necessitar de intubação e manejo intensivo. Como usar a ECG na minha rotina? A Escala de Glasgow é amplamente utilizada para orientar decisões clínicas importantes, como: Avaliações seriadas da ECG são essenciais para detectar deterioração neurológica precoce. Como registrar a ECG no prontuário? Sempre que possível, deve-se registrar: Exemplo: GCS 12 (E3 V4 M5) Isso permite identificar qual função neurológica está alterada, algo que a pontuação total isolada pode ocultar. Componentes não testáveis (NT) Em algumas situações clínicas, um componente da escala não pode ser avaliado, por exemplo: Nesses casos, o componente deve ser registrado como NT (não testável). Exemplo: GCS não calculado (E3 VNT M6) Quando um componente é NT, recomenda-se não utilizar a pontuação total, pois isso pode gerar interpretação equivocada. Aplicação em crianças A ECG pode ser utilizada sem modificações em crianças acima de 5 anos. Em lactentes e crianças menores, adaptações são necessárias porque: Por isso existem versões pediátricas da escala, adaptadas para diferentes fases do desenvolvimento. Limitações da Escala de Glasgow Apesar de sua ampla utilização, a ECG apresenta algumas limitações importantes: Por esse motivo, recomenda-se interpretar os componentes individualmente, e não apenas a pontuação total.
A conta que a gente esquece de fazer: quanto custa o valor da sua consulta?

Você já teve aquela sensação no final do mês, de que trabalhou como um louco, atendeu dezenas de pessoas, mas a conta bancária e o seu nível de cansaço simplesmente não batem? A gente senta, toma um café rápido e volta para o próximo paciente, muitas vezes sem coragem de encarar os números. Com isso nunca sabemos qual valor da consulta seria ideal para a nossa rotina. Falar de dinheiro na saúde ainda é um tabu. Parece que, se cobrarmos o que é justo, estamos sendo “menos humanos”. Mas a verdade é o oposto: um profissional exausto e financeiramente sufocado não consegue oferecer o melhor cuidado. Quanto custa meu atendimento? Para tirar esse peso das suas costas e trazer um pouco de clareza para a sua rotina, criamos a Calculadora de Valor do Atendimento. Ela não é uma regra, nem vai te dizer “o que” cobrar. Pense nela como um espelho. Muitas vezes, a gente subestima o que entrega. O seu atendimento não são apenas os 40 ou 60 minutos em que o paciente está na sua frente. Para aquele momento acontecer, existe: Como calcular o valor da minha consulta? Para que o resultado seja o mais fiel possível à sua realidade, tente preencher cada campo com um olhar generoso sobre o seu próprio esforço: 1. Seus custos fixos: Não é só o aluguel. Coloque aqui tudo o que você gasta para “existir” profissionalmente: CRP/CRM/CREFITO, softwares de prontuário, internet, deslocamento e até aquele curso de atualização. Mesmo se você atende online, seu trabalho tem custo. 2. Sua meta de renda: Esqueça o valor de “sobrevivência”. Pense em quanto você precisa para viver com dignidade, ter lazer, se alimentar bem e fazer uma reserva. Se você não define sua meta, o mercado define por você. 3. Volume de atendimentos: Seja realista. Quantas pessoas você consegue atender por mês sem chegar ao esgotamento? Lembre-se de descontar as faltas e o tempo necessário para respirar entre um paciente e outro. 4. O tempo real do cuidado: Seu atendimento não são apenas os minutos com o paciente na sala. Calcule também o tempo que você gasta escrevendo a evolução, estudando o caso e respondendo mensagens. Se o olho no olho dura 40 minutos, mas o trabalho total leva 60, o número real é 60. 5. Complexidade e responsabilidade: Nem todo atendimento pesa igual. Ajuste o nível de complexidade conforme a carga emocional e o risco envolvido. Reconhecer a complexidade não é ego, é honestidade técnica. Calculadora de Valor do Atendimento Esta ferramenta é apenas uma estimativa educacional para ajudar profissionais da saúde a refletirem sobre o valor mínimo sustentável do seu atendimento. Custos mensais (R$) Meta de renda mensal (R$) Atendimentos por mês Tempo médio por atendimento (min) Complexidade do atendimento BaixaModeradaAlta Calcular valor mínimo 💡 Este valor não define quanto você deve cobrar, mas quanto seu atendimento precisa valer para ser sustentável. Sustentabilidade também é ética Quando a gente não define uma meta de renda a partir do valor da consulta e um limite saudável de atendimentos, o mercado define por nós. E o mercado, geralmente, puxa para baixo. Se a conta não fecha, alguém está pagando a diferença. E na maioria das vezes quem paga é a sua saúde, o seu tempo com a família ou a sua paciência com quem você ama. Cuidar de si para poder cuidar do outro não é egoísmo, é sustentabilidade. Use a calculadora tranquilamente. Caso o resultado mostre que você deveria estar cobrando mais do que cobra hoje, não se culpe: use essa informação como uma bússola para pequenos ajustes futuros. O objetivo é que você possa trabalhar com dignidade, sem precisar se esgotar para pagar as contas básicas. Afinal, a medicina, a fisioterapia, a nutrição, a enfermagem, etc; são paixões, mas também são a nossa fonte de renda. Toma seu café. Olhar para os números pode dar um frio na barriga, mas é o primeiro passo para você voltar a respirar aliviado no final do mês.
SAMU: Os desafios de constatar um óbito no asfalto

Esta semana, uma notícia gelou o coração de quem trabalha na ponta: uma médica do SAMU constatou o óbito de uma mulher no asfalto após um atropelamento, mas, na hora de remover o corpo, um socorrista percebeu movimentos torácicos. A paciente foi reanimada e hoje luta pela vida em uma UTI. Para quem está de fora, parece um erro primário. Para quem vive a realidade da rua, esse é um dos maiores pesadelos possíveis. Aqui a gente sabe que o asfalto não é o hospital. Não tem luz perfeita, silêncio ou monitores de última geração. Tem barulho, chuva, curiosos e a pressão de um relógio que corre contra você. A técnica e o caos Constatar um óbito fora do hospital (no APH) é uma responsabilidade imensa e, às vezes, traiçoeira. O protocolo do SAMU possui dois caminhos, mas ambos exigem nervos de aço: Mas por que o erro pode acontecer? Quem já atendeu no meio de uma rodovia sabe: a hipotermia (o corpo frio) e a hipotensão severa (pressão muito baixa) podem esconder os sinais de vida. O pulso fica tão fino que a luva de latex impede o tato. O barulho dos carros e das sirenes impede a ausculta. Roupas grossas ou ferragens de um carro batido dificultam ver se o tórax está subindo. No meio do caos, os nossos sentidos podem ser enganados. Na dúvida, a vida primeiro É por isso que a orientação de ouro no APH é: na dúvida, inicie a reanimação. Fora do ambiente controlado, a tecnologia é limitada. O protocolo existe para nos proteger e proteger o paciente, prevendo que se inicie as manobras e se busque ajuda especializada o quanto antes. Errar para o lado da vida — ou seja, tentar reanimar alguém que talvez já tenha partido — é sempre o caminho mais seguro para a consciência e para a ética. Um recado para quem carrega essa decisão A gente sabe que ninguém sai de casa querendo errar. O peso de uma decisão dessas no meio da rua é algo que poucos entendem. Se você trabalha no SAMU, nos Bombeiros ou no resgate rodoviário, saiba que a sua dedicação em um ambiente tão hostil é gigante. Nós somos humanos, e os nossos sentidos têm limites. Que esse caso sirva de lembrete para a gente nunca baixar a guarda, mas também para acolhermos uns aos outros na dificuldade que é decidir sobre a vida e a morte sob a luz do giroflex. Você que trabalha no APH, já viveu alguma situação onde foi difícil ter certeza se o paciente ainda estava conosco? Como você lida com a pressão de decidir parar (ou não) uma reanimação no meio da rua? Compartilha sua experiência com a gente aqui nos comentários. Ouvir quem vive o mesmo que a gente ajuda a tornar o peso da decisão um pouco mais leve.
Calculadora de Volume Corrente na Ventilação Mecânica
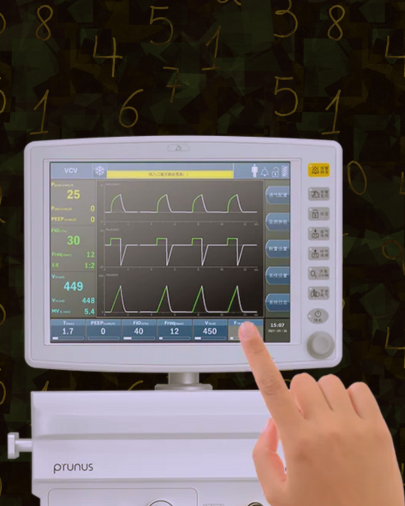
Ventilação Mecânica Estatura, peso ideal e volume corrente Sexo Homem Mulher Método de estimativa da estatura Semi-envergadura Altura do joelho Semi-envergadura (cm) Altura do joelho (cm) Idade (anos) Calcular Resultados Estatura estimada: cm Peso ideal: kg 4 mL/kg 6 mL/kg 8 mL/kg Qual é o objetivo da calculadora? O principal objetivo da calculadora é estimar a estatura e o peso ideal do paciente, mesmo quando não é possível medir a altura real, e a partir disso sugerir volumes correntes adequados, baseados em mL/kg de peso ideal. Essa abordagem é especialmente útil em situações comuns na prática: Como a estatura é estimada? A calculadora permite duas formas validadas de estimativa da estatura: O usuário escolhe o método mais adequado para o cenário clínico e informa os dados solicitados. Em muitos cenários clínicos, especialmente em unidades de terapia intensiva, pronto-socorro e enfermarias, não é possível medir a altura real do paciente de forma confiável. No entanto, a estatura é uma variável fundamental, pois está diretamente relacionada ao tamanho pulmonar e, consequentemente, ao ajuste adequado da ventilação mecânica. Por isso, a calculadora utiliza métodos indiretos validados para estimar a estatura, a partir de medidas corporais simples, permitindo maior precisão mesmo em pacientes acamados. A ferramenta oferece duas opções de estimativa: Estimativa pela semi-envergadura do braço Esse método utiliza a medida da semi-envergadura, que corresponde à distância do esterno até a extremidade do dedo médio, com o braço estendido lateralmente. As fórmulas utilizadas são: Mulheres:Estatura (cm) = (1,35 × semi-envergadura em cm) + 60,1 Homens:Estatura (cm) = (1,40 × semi-envergadura em cm) + 57,8 Esse método é especialmente útil quando o paciente não consegue permanecer em posição ortostática ou quando a mobilização é limitada. Estimativa pela altura do joelho A estimativa da estatura pela altura do joelho é amplamente utilizada em pacientes idosos, acamados ou com deformidades posturais. Esse método considera, além da medida do joelho ( com o joelho semifletido a 90º), a idade do paciente, tornando a estimativa mais ajustada à realidade clínica. As fórmulas utilizadas são: Mulheres:Estatura (cm) = [(2,02 × altura do joelho em cm) − (0,04 × idade em anos)] + 64,19 Homens:Estatura (cm) = [(1,83 × altura do joelho em cm) − (0,24 × idade em anos)] + 84,88 A estatura estimada por um desses métodos é então utilizada para o cálculo do peso corporal ideal, que servirá de base para a definição dos volumes correntes na ventilação mecânica. Como o peso ideal é calculado? Após estimar a estatura, a calculadora utiliza fórmulas clássicas para estimar o peso ideal, específicas para homens e mulheres: Homens:Peso ideal (kg) = 50 + 0,91 × (altura em cm − 152,4) Mulheres:Peso ideal (kg) = 45,5 + 0,91 × (altura em cm − 152,4) Essas fórmulas partem de um valor basal e acrescentam um fator proporcional à altura acima de 152,4 cm, refletindo de forma mais adequada o volume pulmonar esperado para cada paciente. O peso ideal obtido é então utilizado como base para o cálculo dos volumes correntes em mL/kg, permitindo uma abordagem mais segura e individualizada da ventilação mecânica. ⚠️ Importante lembrar Esta calculadora é uma ferramenta de apoio à decisão clínica. Ela não substitui a avaliação médica ou fisioterapêutica completa, nem o julgamento clínico baseado no contexto do paciente, mecânica respiratória, gasometria e objetivos terapêuticos. Referências ARDSNET; BROWER, R.G.; MATTHAY, M.A.; MORRIS, A.; SCHOENFELD, D. THOMPSON, B.T.; WHEELER, A. Ventilation with lower tidal volumes as compared with traditional tidal volumes for acute lung injury and the acute respiratory distress syndrome. N Engl J Med. v. 342, n.18, p. 1301–1308, 2000. Daradkeh, Ghazi & Essa, Musthafa & Guizani, Nejib. (2016). Handbook for Nutritional Assessment through Life Cycle. EATON–EVANS, J. NUTRITIONAL ASSESSMENT | Anthropometry*. Encyclopedia of Human Nutrition, p. 311–318, 2005.
🧦 GAME: Qual meia você deve usar no próximo plantão? Descubra com nosso teste!

Se tem uma coisa que todo profissional de saúde sabe é que cada plantão tem sua própria temperatura. Às vezes parece um caos de intercorrências, outras vezes mais parece um dia de spa (ok, quase nunca 😅). Pensando nisso, criamos um teste: “Qual meia você deve usar no próximo plantão hospitalar?” Responda as perguntas e descubra. A ideia é simples: você responde algumas perguntas sobre o que rolou no seu último plantão hospitalar. No final, o jogo calcula sua pontuação e revela qual tipo de meia combina com você. Chegou a hora de comparar os resultados e ver quem realmente tem o “pé frio” do setor. Compare com os seus colegas do plantão para verificar quem é o “pé-frio” e o “pé-quente” da equipe. 🧦 Descubra qual meia usar no próximo plantão Responda de acordo com o que aconteceu no seu último plantão. 1) No último plantão, quantas admissões de pacientes? 2) No último plantão, quantas altas de pacientes? 3) No último plantão, quantas PCRs (paradas cardiorrespiratórias) ocorreram? 4) No último plantão, quantos óbitos ocorreram? 5) No último plantão, quantas intubações foram feitas? 6) No último plantão, quantas extubações foram feitas? 7) No último plantão, quantos pacientes ficaram desorientados/agitados? 8) No último plantão, quantos procedimentos com intercorrências ocorreram? 9) No último plantão, quantas vezes você foi chamado no repouso/copa por intercorrências? 10) No último plantão, houve quantas confusões (com equipe ou familiares)? Descobrir minha meia 🧦 🔄 Jogar de novo
Qual é o seu perfil durante a pausa do café do plantão?

Médicos, enfermeiros, fisioterapeutas…todos amam um café durante a pausa do plantão?
