Pneumonia: Escala CURB-65(calculadora)
CURB-65 Estratificação de risco na Pneumonia Adquirida na Comunidade Confusão mental recente Ureia (mg/dL)
Anvisa apresenta novos modelos de receituários controlados

Se você trabalha com prescrição de medicamentos controlados, sabe que a logística dos blocos amarelos (Tipo A) sempre foi um gargalo. A partir de agora o jogo mudou. A ANVISA publicou a RDC 1.000/2025, que marca o fim de uma era: a impressão oficial exclusiva pelo poder público. Agora, a responsabilidade (e a autonomia) de imprimir todos os modelos de receituários controlados passa a ser também dos profissionais e das instituições de saúde. Vamos entender o que isso significa na prática do seu consultório ou hospital, sem complicação. O que muda no seu carimbo a partir de agora? A grande novidade é a liberdade de impressão. Sabe aquela ida à Vigilância Sanitária só para buscar os blocos amarelos? Isso ficou no passado. ⚠️ O que NÃO mudou (Atenção aqui!) A autonomia aumentou, mas o controle continua rigoroso. Não é “imprimir de qualquer jeito”: Olhando para o futuro: O SNCR e a Receita Eletrônica Toda essa mudança faz parte de um plano maior da ANVISA para tornar a prescrição mais segura e rastreável. O SNCR é a plataforma que centraliza tudo isso. Fique atento: Até junho de 2026, a ANVISA promete lançar uma ferramenta dentro deste sistema para a emissão eletrônica de todos os receituários controlados. Isso será o fim definitivo do papel e um salto enorme na nossa segurança jurídica e na conveniência para o paciente. Guia Rápido de Sobrevivência: Um respiro na burocracia A gente sabe o quanto a papelada cansa. Essa mudança é um passo importante para que a gente gaste menos tempo em filas de órgãos públicos e mais tempo focados no que realmente importa: o cuidado com o paciente. Desburocratizar não é apenas facilitar a vida do médico; é garantir que o paciente não fique sem o remédio porque o “bloco acabou na Vigilância”. É humanizar o acesso. Como é a logística de receituários na sua cidade? A Vigilância local costuma ser rápida ou essa mudança vai salvar a sua rotina? Vamos trocar essa figurinha na nossa copa!
Saúde nos EUA vs. Saúde no Brasil

A gente cresce vendo filmes onde os hospitais americanos são impecáveis, tecnológicos e ultrarápidos. Mas, como quem está no “chão de fábrica” da saúde sabe que a realidade tem camadas que o cinema não mostra. Quando olhamos para os EUA comparados ao SUS, a conversa deixa de ser sobre “quem é melhor” e passa a ser sobre “quem consegue cuidar de quem”. Queremos apresentar nesse post uma análise sobre a saúde de forma geral nos EUA e comparar com a nossa saúde aqui no Brasil. Confira: Os EUA são uma referência para nós? Depende do que você está procurando. Se falarmos de tecnologia de ponta, pesquisa científica e tratamentos experimentais, sim, eles são o topo do mundo. Os maiores centros de trauma e as cirurgias mais complexas muitas vezes nascem lá. Mas, se a pergunta for sobre Saúde Pública (o cuidado com a população como um todo), os EUA são frequentemente usados em congressos mundiais como um exemplo de custo ineficiente. Eles gastam muito mais por pessoa do que o Brasil, mas têm indicadores de saúde (como mortalidade infantil em certas regiões) que assustam para um país tão rico. E como fica quem não tem dinheiro? Lá não existe uma “rede única” como a nossa. O atendimento para os mais pobres funciona através de programas específicos: Além disso, ter o hospital é uma coisa, ter o profissional disponível é outra. Nos EUA, acontece um fenômeno triste: Mas e os hospitais de médio/pequeno porte? Essa é uma excelente pergunta. Quando a gente pensa em EUA, logo vem à mente o Grey’s Anatomy, com hospitais gigantescos. Mas os EUA também tem seus Hospitais de Pequeno e Médio Porte, e é aí que a comparação com o nosso SUS fica ainda mais interessante. Nos EUA, o equivalente ao nosso hospital municipal ou àquela UPA maior são os Community Hospitals (Hospitais Comunitários) e, especificamente nas áreas rurais, os Critical Access Hospitals (CAH). Os Critical Access Hospitals são pensados para áreas onde o próximo hospital está muito longe. Eles têm regras bem parecidas com os nossos HPPs (Hospitais de Pequeno Porte): Se entrarmos em um hospital de 20 leitos no interior do Kansas e em um de 20 leitos no interior de Minas Gerais, veremos diferenças gritantes: Mas não se engane: ter uma estrutura melhor não significa que o sistema funciona melhor para a comunidade. Seguros de Vida e Planos de Saúde Diferente do Brasil, onde o plano de saúde é um “extra”, nos EUA ele é a sua única proteção. Os custos médicos americanos continuam subindo, e a dívida hospitalar ainda é a maior causa de falência pessoal por lá. Para a gente que está acostumado a tratar o paciente sem olhar para a conta bancária dele, esses valores parecem surreais. Lá a conta não é uma só. O paciente recebe vários boletos: um do hospital, um do cirurgião, um do anestesista e até um dos exames laboratoriais. Se o anestesista daquela noite estiver “fora da rede” do seguro do paciente, a conta pode triplicar. Depois de tanto falar sobre as contas e hospitais, a gente acaba chegando numa reflexão que é muito comum na nossa copa: o que a gente faz com tudo isso? Não precisamos ser “fãs” de um sistema e “inimigos” do outro. O olhar maduro é saber que podemos aprender com a eficiência deles sem abrir mão da nossa humanidade. Se pudéssemos “importar” algumas coisas da saúde americana sem trazer o modelo de cobrança, o nosso dia a dia seria muito mais leve: Inspirações da Saúde Pública dos EUA (O que podemos “importar”) Outros pontos interessantes que podemos nos inspirar: Cultura de Gestão e Processos: Lá, o fluxo do paciente é desenhado para não haver desperdício de tempo. Tudo é protocolado e medido. Isso diminui a sobrecarga da equipe porque cada um sabe exatamente o seu papel no “engrenagem”. Integração Tecnológica: O prontuário eletrônico deles realmente funciona e “conversa” entre as unidades. O médico da emergência sabe o que o cardiologista prescreveu no consultório há dois meses. Isso é segurança para o paciente e agilidade para nós. Valorização da Educação Continuada: A cultura de estar sempre se atualizando (como o TAE que comentamos antes) e o investimento em pesquisa clínica são referências. Eles entendem que o hospital também é um lugar de produzir ciência, não só de “apagar incêndio”. Manutenção Preventiva: Eles não esperam o ar-condicionado pifar ou o tomógrafo quebrar para agir. Existe um rigor com a infraestrutura que faz com que o ambiente de trabalho seja mais funcional e menos estressante. O que aprender a NÃO fazer igual
Como lidar com pacientes agressivos sem perder a humanização?

A agitação psicomotora é um dos desafios mais pesados da nossa rotina. É aquele “olho do furacão” onde a gente precisa ser, ao mesmo tempo, técnico, ágil e extremamente calmo, mesmo quando o coração está batendo a mil por hora. Lidar com um paciente agressivo ou em crise não é sobre “quem manda mais”. É sobre segurança: a dele e a nossa. E, acima de tudo, é sobre entender que, por trás daquela violência, existe um sofrimento que transbordou. A conduta para o manejo desse tipo de paciente deve envolver toda a equipe, dos profissionais da saúde à equipe de segurança. O primeiro passo: o ambiente e a palavra Antes de qualquer agulha, vem o nosso comportamento. O manejo não farmacológico é a nossa primeira ferramenta, e talvez a mais difícil de aplicar no cansaço do plantão: O remédio que acalma, mas não apaga Quando a conversa não basta, o manejo farmacológico entra em cena. Mas o objetivo aqui mudou: a gente não busca mais o “nocaute” nos dias atuais. O recurso extremo: a contenção física A contenção física nunca deve ser uma punição ou um ato de “calar” o paciente. Ela é um último recurso, usado apenas quando há risco real para ele ou para a equipe. O objetivo principal é proteger o paciente das pessoas ao redor. Se precisar conter, que seja: A equipe para contenção deve ter pelo menos 05 pessoas, que atuam de forma coordenada. Um dos profissionais, que coordena o grupo, deve se manter visível para o paciente durante todo o período. Este profissional também busca tranquilizar a pessoa agitada e transmitir segurança. As outras quatro pessoas atuam simultaneamente em cada membro do paciente, tendo o cuidado de proteger as articulações contra entorses ou distensões. Os materiais utilizados nas contenções físicas devem ser de tecido largo, não elástico e devem ser resistentes, preferivelmente as faixas específicas de contenção. Devem ser periodicamente verificadas se não estão promovendo garroteamento, edema, ou lesões na pele. Devem ser presas à base da cama, não às grades laterais, para evitar lesões vasculares e nervosas em decorrência de movimentos. Antecipando a tempestade: o que observar? Muitas vezes, a agressividade é o último estágio de um medo ou de uma frustração que não foi acolhida. Se a gente conseguir “ler” os sinais antes, o desfecho pode ser muito mais tranquilo. Então, é bom a gente ficar de olho em: O que a gente pode fazer para desarmar a crise? Referências Diretoria de Serviços de Saúde Mental – DISSAM. Protocolo: Manejo da Agitação Psicomotora Aguda Gaynes BN, Brown C, Lux LJ, et al. Estratégias para reduzir o comportamento agressivo em pacientes psiquiátricos [Internet]. Rockville (MD): Agency for Healthcare Research and Quality (EUA); julho de 2016. (Revisões de Efetividade Comparativa, nº 180.) Introdução. Disponível em: https://www.ncbi.nlm.nih.gov/books/NBK379388/
OMB vs. AMB: O que está por trás da disputa pelos títulos de especialista?
Senta aqui, vamos tomar um café e conversar sobre um assunto que está na conversa dos corredores e fazendo os grupos de especialidades médicas pegarem fogo: a criação da Ordem Médica Brasileira (OMB) e a queda de braço judicial com as entidades tradicionais (AMB e CFM). Se você é um dos 250 mil médicos generalistas no Brasil ou está na luta para conseguir o seu RQE, esse tema toca diretamente no seu futuro. Vamos entender o que está acontecendo com a clareza que o momento pede. O cenário: Um funil apertado Atualmente, o caminho para ser reconhecido como especialista no Brasil é um funil estreito. Segundo o Decreto 8.516/2015, só existem duas portas: a Residência Médica (CNRM) ou a Prova de Título da AMB. O problema é que o Brasil tem hoje um contingente imenso de médicos que, por diversos motivos (falta de vagas de residência, provas com baixíssimos índices de aprovação ou barreiras geográficas), permanecem como generalistas, mesmo tendo anos de prática em áreas específicas. É nesse cenário de “gargalo” que a OMB quer surgir. O que propõe a nova Ordem (OMB)? A OMB se diz como uma alternativa baseada no pluralismo e na livre concorrência. O argumento deles é constitucional: a ideia de que nenhuma entidade privada (como a AMB) deveria ter o monopólio de dizer quem é ou não especialista em um país com as dimensões do Brasil. O contra-ataque: AMB e CFM Do outro lado, as entidades tradicionais não ficaram paradas. Para o CFM e a AMB, a criação de títulos fora do eixo oficial é um risco à segurança do paciente e pode gerar uma confusão imensa na população. A disputa já está nos tribunais, com decisões que ora protegem a liberdade de associação da OMB, ora reforçam as prerrogativas da AMB. RQE Atual vs. Proposta da OMB: O que muda na sua rotina? Independente de qual sigla saia vitoriosa dessa disputa, o fato é que a medicina brasileira está mudando. O modelo de exclusividade está sendo questionado e a demanda por transparência e acesso nunca foi tão alta. Seja qual for o seu lado nessa história, lembre-se: o título na parede é importante, mas o que sustenta o seu plantão é o conhecimento que você aplica e o respeito que você dedica ao paciente e aos colegas.
Ambulância no engarrafamento: como agir?

Você já deve ter visto aquele vídeo que circulou recentemente: um médico, no meio de um engarrafamento caótico, precisando descer da ambulância para bater no vidro dos carros e implorar que abrissem caminho. É uma cena que dói. Dói porque mostra o desespero de quem tem uma vida nas mãos e se vê bloqueado por uma fila de carros à frente. Como motoristas deveriam agir nesses casos? Preparamos um material para que você, profissional de saúde, possa divulgar e ajudar na educação de todos Ambulância no engarrafamento: uma panela de pressão Quem trabalha no SAMU, no Resgate ou nos Bombeiros sabe que a cabine da ambulância se transforma em uma panela de pressão. O som da sirene, que já é alto lá fora, vira um ruído constante que enlouquce os nervos. O condutor precisa ter olhos de águia e paciência de monge. O pessoal lá atrás precisa se equilibrar para puncionar uma veia ou fazer uma massagem cardíaca enquanto o carro balança, freia e tenta desviar do caos. É exaustivo. E quando o trânsito trava de vez, a sensação de impotência é uma das piores que um profissional de saúde pode sentir. O que os motoristas dos carros precisam saber para ajudar? Muitas vezes, as pessoas não saem da frente por maldade, mas por puro pânico ou falta de saber para onde ir. Se você puder passar essa informação adiante, ou se você mesmo estiver dirigindo, aqui está o básico para abrir o caminho: Deixar de dar passagem a veículos de emergência (ambulâncias, bombeiros, polícia) em serviço é considerado uma infração gravíssima pelo Artigo 189 do CTB: Dica Extra: Se você for multado por avançar um radar para dar passagem, guarde evidências (como o horário e a identificação da viatura) para um eventual recurso fundamentado no artigo de prioridade de trânsito. Um “obrigado” para quem pilota essa missão A gente sabe que nem todo mundo vai agradecer. A gente sabe que vai ter motorista que vai fechar a frente de propósito ou pedestre que vai atravessar na hora errada. Mas queria deixar aqui um abraço para você, condutor socorrista, médico e enfermeiro de APH. Vocês são os mestres da improvisação em um cenário que ninguém controla. O trabalho de vocês começa muito antes do hospital, enfrentando o sol, a chuva e o asfalto que não coopera. Se hoje o trânsito foi difícil e você sentiu que o mundo não estava ajudando, calma. Você fez o seu melhor dentro do possível. A vida que você carrega aí atrás sabe que você está lutando por ela. Você que trabalha no APH, qual foi a situação mais difícil que já passou no trânsito? E você, motorista, já sentiu aquela “trava” sem saber para onde ir quando ouviu a sirene? Vamos trocar essas experiências no nosso fórum. Faça seu registro e nos mostre o seu relato.
Conheça o Primeiro Hospital Público Inteligente do Brasil!

O Sistema Único de Saúde (SUS) está prestes a dar um salto tecnológico gigantesco. Foi oficializada a parceria para a implantação do Instituto de Tecnologia de Emergência do Hospital das Clínicas (HC) da USP, que será o primeiro hospital público inteligente do SUS. Este projeto ambicioso foi idealizado pela Professora Ludhmila Hajjar e representa uma revolução na forma como o país trata pacientes graves e tempo-dependentes. O Que é um Hospital Inteligente no SUS? O Instituto de Tecnologia de Emergência é um conceito de hospital centrado na eficiência e segurança do atendimento ao paciente crítico. Ele será a 11ª unidade do Complexo HC e funcionará como um hospital central de assistência, ensino, pesquisa e inovação. Na prática, a “inteligência” do hospital será construída sobre os seguintes aspectos tecnológicos: A Chave é Vencer o Tempo A principal missão desse hospital inteligente é vencer o desafio das situações tempo-dependentes, pois em casos de Infarto Agudo do Miocárdio, Acidente Vascular Cerebral (AVC), trauma ou hemorragia, cada minuto conta. Em um AVC, por exemplo, o tempo para desobstruir uma artéria é crucial para a sobrevida e para reduzir sequelas. A medicina inteligente, por meio de sistemas automatizados e integrados, visa reduzir esse tempo de porta-agulha e de decisão clínica, proporcionando terapias personalizadas e de precisão. Um SUS Conectado Um problema crônico do nosso sistema de saúde é a fragmentação de dados: inúmeros sistemas que não se comunicam entre hospitais ou até mesmo dentro da mesma unidade. A grande inovação do Instituto Tecnológico de Emergência será criar uma linguagem universal para o atendimento de pacientes graves. A ideia é que o novo hospital esteja integrado às outras unidades da rede HC (como InCor e ICESP) e, futuramente, conectado a outras unidades de excelência em uma rede nacional. Essa integração será a base para que o modelo seja replicado em todas as regiões do Brasil. Cooperação Internacional e Investimento Bilionário A implementação desse projeto segue a tendência de países como China, Índia, Estados Unidos e Alemanha, que já investem na transformação da medicina inteligente. O Brasil busca ativamente a transferência de tecnologia, especialmente da China, para avançar no projeto. O Ministério da Saúde assinou um acordo de cooperação técnica para viabilizar o investimento junto ao Banco dos BRICS, na ordem de R$ 1,7 bilhão. Esse valor não apenas financiará o hospital inteligente, mas também uma rede nacional de serviços de alta precisão, incluindo a modernização de UTIs e unidades de excelência em todo o país. Com obras previstas para iniciar até 2026 e término em 2029, o Hospital Inteligente do HC-USP é um marco que sinaliza o compromisso do Estado em utilizar a tecnologia para oferecer um SUS mais eficiente e seguro para o paciente de alta complexidade.
Guia Rápido de Monitorização Hemodinâmica para o Plantão!
Sabemos que a realidade do plantão não oferece tempo para longas leituras ou revisões complexas. A monitorização hemodinâmica é um dos pilares fundamentais no cuidado ao paciente crítico. Em um cenário onde segundos fazem a diferença, compreender como avaliar a perfusão, interpretar parâmetros fisiológicos e tomar decisões rápidas e embasadas torna-se essencial para salvar vidas. Pensando nisso, desenvolvemos este e-book sobre Monitorização Hemodinâmica básica, elaborado especialmente para profissionais da saúde que desejam aprimorar sua prática diária. Este material reúne, de forma clara e objetiva, os principais conceitos que norteiam a monitorização hemodinâmica. O conteúdo foi estruturado para ser fácil de entender, visualmente organizado e alinhado às necessidades reais de quem atua em pronto atendimento, unidades de terapia intensiva, emergência, enfermaria ou transporte de pacientes graves. Seja você médico, enfermeiro, fisioterapeuta, estudante ou residente, este e-book vai ampliar sua visão sobre estabilidade e instabilidade hemodinâmica, oferecendo ferramentas para interpretar cada parâmetro de forma integrada e eficiente. Não fique de fora da evolução do conhecimento! Inscreva-se no nosso fórum exclusivo para receber as próximas expansões do conteúdo e aprofundar seu conhecimento na Monitorização Hemodinâmica. Ebook Monitorização Hemodinâmica
Caso Benício Xavier: Uma Análise para Profissionais de Saúde

O recente caso do óbito de uma criança de 6 anos (Benício Xavier) por overdose no uso de Adrenalina, resultado de uma sequência de erros que se estendeu da prescrição à beira do leito, é um alerta que precisamos encarar de frente. Não se trata apenas de uma falha individual; é o colapso de um sistema contaminado por pressa, arrogância e falhas administrativas. Vamos compreender a cadeia de eventos para entender por que este tipo de tragédia, infelizmente, ainda acontece em nossos hospitais: A Cadeia de Erros: Falha na Comunicação A fatalidade não foi causada por um erro, mas por múltiplos pontos de falha que se alinharam: O desfecho trágico pode ter sido influenciado por um fator cultural que assola muitos hospitais: a briga de classes e a arrogância profissional. Muitas vezes, quando a Enfermagem (a barreira final de segurança) questiona uma prescrição, ela é tratada com arrogância pela equipe médica, vista como desnecessária ou como “entrando na área alheia”. Esse medo da retaliação ou do constrangimento faz com que o profissional de Enfermagem, especialmente os mais jovens, deixe de fazer perguntas e, literalmente, injete o erro. Adrenalina em Pediatria A Adrenalina (Epinefrina) é classificada como um medicamento de alta vigilância devido ao seu potencial de causar danos graves quando usada incorretamente. O erro na dosagem ou na via de administração (como no caso trágico que discutimos) pode ser fatal. É fundamental que o profissional de saúde domine a diferença entre as duas principais vias de uso em crianças: Adrenalina Endovenosa (EV) – Emergência Sistêmica Esta via é usada para tratar condições sistêmicas de risco de vida, como Parada Cardíaca (assístole ou atividade elétrica sem pulso – AESP), Anafilaxia Grave (choque refratário a outras medidas), Choque Séptico (como vasopressor em casos selecionados), onde é necessário que a medicação atinja a circulação rapidamente para exercer efeito em todo o corpo. Sua concentração é 1:10.000 (ou 0.1 mg/ml). Esta é a concentração mais diluída e segura para uso EV. Já sua dose é extremamente baixa, calculada rigorosamente por peso: 0.01 mg/kg. Repetida a cada 3 a 5 minutos na parada cardíaca. Uma administração errônea pode ser letal. Outros riscos incluem taquicardia severa, arritmias, hipertensão e isquemia miocárdica. Adrenalina Nebulizada – Emergência Respiratória Local Esta via é usada para causar um efeito local na mucosa das vias aéreas superiores, com absorção sistêmica mínima, tendo como principal indicação a Laringotraqueobronquite Aguda, pois causa vasoconstrição da mucosa da laringe, reduzindo o edema e melhorando o fluxo de ar. Sua concentração é de 1:1.000 (ou 1mg/ml). Esta é a concentração 10 vezes maior, destinada apenas à nebulização, sendo administrada em volume fixo, independentemente do peso da criança (Ex: 0.5 ml da solução 1:1.000). Como principal risco acontece o fenômeno de rebote pois o efeito vasoconstritor é temporário. O edema pode retornar assim que o efeito da medicação passar, podendo ser utilizada em intervalos de 20 minutos. Logo, a criança que recebe Adrenalina nebulizada deve ser observada por, no mínimo, 2 a 3 horas após a administração. Resumo doses adrenalina em pediatria: Via Dose Intervalo PCR/RCP IV ou IO 0,01 mg/Kg ( equivalente a 0,1 da solução 1:10.000) a cada 3 a 5 minutos durante RCP Anafilaxia IM 0,01mg/Kg (máximo de 0,5 mg) da solução 1:1000 5 a 15 minutos, se necessário Choque Anafilático Grave IV ou IO 0,01mg/Kg ( solução 1:10.000) Infusão lenta Broncoespasmo Grave IM ou SC 0,01mg/Kg (máximo de 0,5 mg) da solução 1:1000 a cada 20 minutos, máximo 3 doses Broncoespasmo Grave Nebulização 0,5ml/Kg (máximo 5 mL) da solução 1:1000 diluída em 5mL de soro (SF) ou pura a cada 20 minutos, se necessário Crupe Grave Nebulização 0,5ml/Kg (máximo 5 mL) da solução 1:1000 diluída em 5mL de soro (SF) ou pura a cada 20 – 30 minutos, conforme gravidade do quadro Push Dose ( bólus diluído) IV Diluição: Retirar 1mL da Adrenalina 1 :10.000 (0,1 mg/mL), e diluir em 09 mL de SF 0,9%, tendo solução final de 0,01mg/mL (10mcg/mL) 0,5 – 2 mcg/Kg (0,05 – 0,2 mL/Kg da solução preparada) a cada 2 a 5 minutos, conforme necessidade Como Evitar a Próxima Tragédia: O Protocolo da Segurança A solução passa pela criação de uma mudança de cultura dentro da equipe: O Cuidado com a Vida exige a humildade de saber que todos somos falíveis. É urgente que transformemos a arrogância em colaboração para que tragédias evitáveis assim nunca mais se repitam. Nossos sentimentos à família e colegas de Benício Xavier de Freitas.
Simulador de Ventilação Mecânica
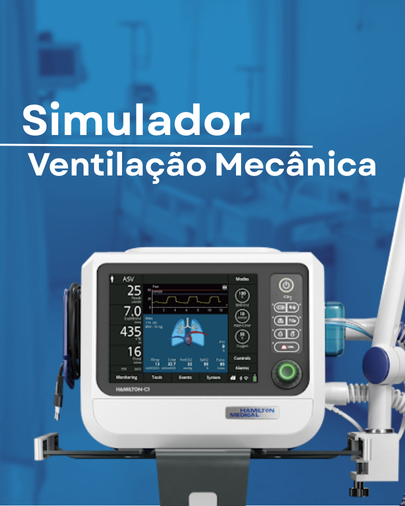
Um ponto importante para todos profissionais que iniciam o aprendizado sobre ventilação mecânica é colocar na prática todo o conhecimento adquirido na teoria. No ambiente da UTI, a margem para erro é zero, e a pressão para tomar a decisão certa no momento exato é imensa, pois muitos fatores podem influenciar em um processo de ventilação eficaz ao paciente. Por isso uma forma para praticar de forma segura é utilizando simulador. Um simulador é uma ferramenta tecnológica que, como o próprio nome já diz, simulam situações realísticas. Logo, esses dispositivos são fundamentais no processo de aprendizagem em conhecimentos básicos e avançados de ventilação mecânica, a depender de cada modelo de simulador. Indicação de Simulador de Ventilação Mecânica Para começar a praticar agora mesmo, existe uma ferramenta de simulação altamente realista, utilizada por profissionais no mundo todo. Ela reproduz acima de tudo a interface e a lógica de um dos equipamentos de ventilação mais modernos do mercado, permitindo que você ganhe proficiência em diversas modalidades. VenTrainer é um simulador gratuito de ventilação mecânica da Hamilton Medical, uma marca bastante conhecida de produtos médicos. Nesse simulador é possível escolher dentre vários modelos de ventiladores mecânicos, explorar a suas interfaces, além de simular casos para treinar suas habilidades em ventilação mecânica. De fato o que você treina no simulador é exatamente o que você verá na UTI. O download do simulador pode ser feito através do seguinte link: Simulador VentTrainer Hamilton Medical. Colaboração entre Colegas: Qual Simulador Você Usa? Sabemos que cada UTI usa um modelo de ventilador específico—Dräger, Maquet, Philips, entre outros. Para ajudar a comunidade, vamos montar uma biblioteca de recursos! Se você conhece ou usa um simulador de ventilação de outras marcas, por favor, compartilhe o link em nosso tópico no Conversa na Copa! Ao trocar essa informação, garantimos não só o conhecimento compartilhado, mas também que todos os nossos colegas tenham a chance de treinar no modelo de ventilador que eles realmente encontrarão no seu local de trabalho. Participe.
